Doit-on forcément être un expert pour prendre position sur la vaccination ?
Vous vous sentez concernés par la recrudescence du mouvement anti-vaccin et des maladies qu’on croyait disparues ? Cet article pourrait vous intéresser.
Deux chercheuses australiennes du Murdoch Children’s Research Institute se sont penchées sur le rôle que chacun peut jouer à son niveau dans le débat des vaccins. Dans leur article publié sur Theconversation.com, elles estiment que, moyennant quelques connaissances de bases en matière de vaccination, quelques techniques de communication par la preuve, et surtout des qualités humaines d’écoute et d’empathie, tout le monde peut communiquer efficacement sur le sujet de la vaccination dans son propre réseau. Encore mieux : vous aurez probablement plus d’influence sur les personnes hésitantes que tout expert en la matière, car les comportements sont surtout formés sous l’influence des normes d’un groupe. Le sujet de la vaccination polarise. Vous positionner en tant qu’expert ou communiquer de façon trop abrupte n’aura aucun effet positif, bien au contraire.
Ne pas labelliser tout le monde d’antivax
D’abord, ce n’est pas parce que vous n’avez pas (encore) fait vacciner votre enfant que vous êtes contre la vaccination. Il se peut que vous ayez face à vous une personne peu ou pas informée, une personne qui, dans le doute, a reporté la vaccination ou quelqu’un qui, pour une raison ou une autre, n’a pas pu accéder à la vaccination, tout simplement.
Choisir vos interlocuteurs
Deuxièmement, il est peu probable que vous réussissiez à convaincre une personne qui refuse fermement la vaccination. Par contre, les personnes qui se posent des questions ou qui ont des doutes sont davantage ouvertes au dialogue et la probabilité que vous puissiez avoir une conversation positive qui contribuera in fine à orienter vers une vaccination est plus importante.
La façon dont on communique est aussi importante que ce que l’on communique
Allez de front à l’encontre de croyances et c’est un retour de flammes garanti ! Adopter un ton agressif ou moralisateur est non seulement inefficace, c’est aussi contreproductif. Avoir un dialogue ouvert, constructif, respectueux avec une personne en qui on a confiance a bien plus de chance d’encourager un parent hésitant vers la vaccination.
Ecouter au lieu de noyer sous les faits
Simplement énoncer des faits ne suffit pas. Simplement contredire des arguments non plus. Demandez à votre interlocuteur ce qui le tracasse et é-cou-tez ! Les sources de son inquiétude seront peut-être liées à la sécurité, l’efficacité ou les effets secondaires, par exemple. La personne en face de vous est hésitante mais il est important de garder à l’esprit que personne ne souhaite que son enfant (ou les autres d’ailleurs) tombe malade pour autant. Faire preuve d’empathie et de compréhension, dire qu’on comprend bien cette inquiétude, qui trouve peut-être sa source dans une expérience vécue ou rapportée, permet d’établir un lien et une confiance qui sera bénéfique pour la suite de la discussion.
Partager des informations et des expériences
En écoutant, vous identifiez les inquiétudes. Partagez des informations qui répondent à ces inquiétudes ou ces doutes. Expliquez ce que vous savez, en faisant référence à des sources fiables. Partagez vos propres expériences également, les histoires ont d’ailleurs souvent plus d’impact que les faits. Parler par exemple de ce pédiatre qui chantait quand vous avez fait vacciner vos enfants est efficace. Evoquer la maladie d’un proche qu’on aurait pu prévenir avec la vaccination aura de l’impact car c’est une situation vécue. Les histoires laissent des traces dans la mémoire.
Devenir une personne de référence
Vous aussi, quand vous hésitez à propos de quelque chose, vous en parlez à plusieurs reprises, avec plusieurs personnes avant de prendre votre décision et d’agir ? La personne en face de vous fera probablement la même chose. Sans avoir émis de jugement, vous devenez une personne ressource vers qui on peut se tourner en cas de question ou de doute. S’il se sent jugé, votre interlocuteur ne reviendra plus vers vous pour discuter de la vaccination. Si par contre votre discussion initiale l’a mis en confiance, qu’il s’est senti écouté, il fera de vous sa personne de référence. La décision n’est pas forcément immédiate : ce qui compte c’est que cette décision soit réfléchie et qu’elle soit la sienne.
Viser le public des réfractaires
Face à une personne en refus total, ces techniques de communication ne fonctionneront pas. Mais dans le cas où vous vous trouvez dans une discussion publique, en groupe, votre audience n’est pas la personne anti-vaccination que vous avez en face de vous, mais bien le public qui assiste au débat. Cette audience compte peut-être des personnes hésitantes. Si vous pensez avoir un bagage de connaissances assez fourni, osez vous lancer dans le débat pour ne pas laisser la personne monopoliser la conversation et semer davantage le doute. Les techniques utilisées par les ‘antivax’ sont du registre de la conspiration, des faux experts, des preuves sélectives ou non –représentatives ou d’attentes impossibles (comme atteindre 100% de sécurité par exemple). Bien identifier le registre et corriger le contenu de façon systématique, sur base de sources fiables, est efficace. Moins téméraire ? Rien ne vous empêche de simplement observer le débat et d’en rediscuter ensuite, en aparté.
Tout le monde peut participer à contrer la circulation des fausses informations, dans tous les domaines.
Depuis que notre hôpital a commencé à prendre position sur la vaccination, de nombreuses personnes sont entrées en contact avec nous et ont manifesté leur souhait de se former, de s’informer, de participer. Nous relayons leurs messages sur notre blog www.huderf30.be, à l’occasion de la Semaine Européenne de la Vaccination.
Vous souhaitez aussi agir face aux fake-news ? Utilisez des sources d’information fiables !

Pour s’informer sur internet sur la vaccination :
- vaccination-info.be
- NL : Laat je vaccineren (Zorg en gezondheid)
Mais aussi…
- L’Agence Fédérale des Médicaments et des Produits de Santé
- Le site de l’Organisation Mondiale de la Santé
- Vaccination info service.fr, site de l’agence de Santé Publique en France
Des questions ? N’hésitez pas à en parler avec votre médecin généraliste ou votre pédiatre.
Retrouvez tous les articles de blog sur la vaccination en un clic https://www.huderf30.be/tag/vaccination





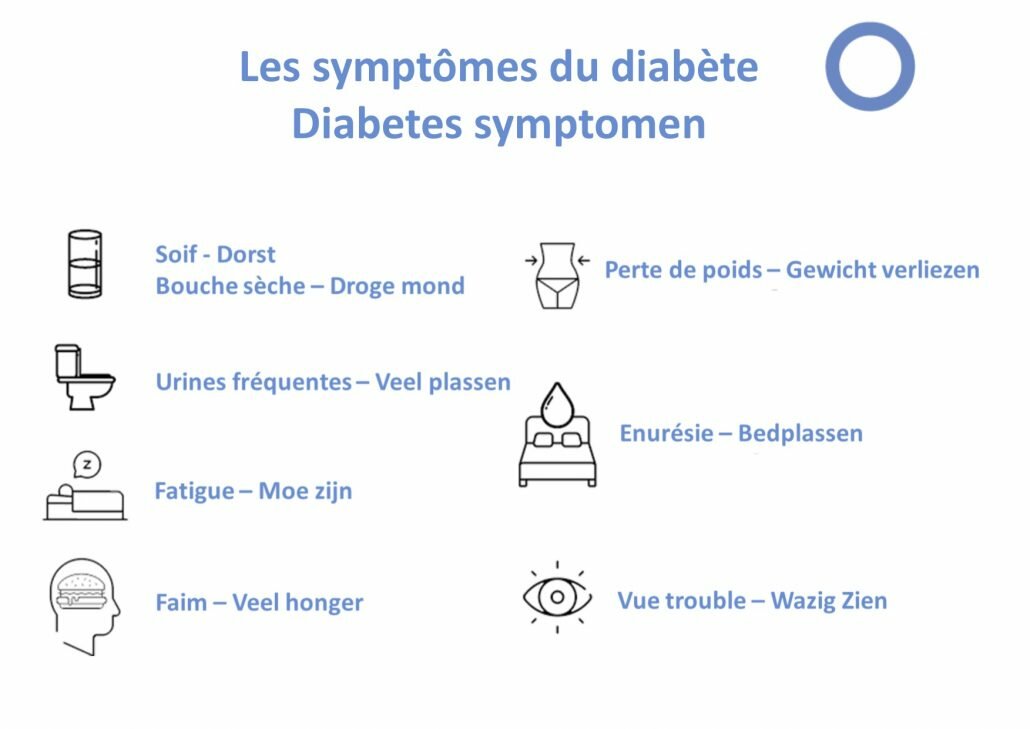 Il faut être attentif lorsqu’un enfant urine plus que la normale (on parle alors de polyurie) ou lorsqu’il boit plus que d’habitude (on parle alors de polydipsie), lorsque l’enfant est amaigri, fatigué ou encore déshydraté.
Il faut être attentif lorsqu’un enfant urine plus que la normale (on parle alors de polyurie) ou lorsqu’il boit plus que d’habitude (on parle alors de polydipsie), lorsque l’enfant est amaigri, fatigué ou encore déshydraté.