Une équipe de psychologues et de pédopsychiatres de liaison* existe depuis de nombreuses années au sein des différentes unités pédiatriques. Elle collabore avec l’ensemble des soignants médicaux et paramédicaux ainsi que les « volontaires » (clowns, « calineurs de bébés », artistes, etc.) afin que l’enfant soit bénéficiaire des soins donnés tout en restant un acteur de ses soins, partenaire actif, quel que soit son âge et ses compétences, toujours au centre de notre travail.
Ces psys de liaison sont impliqués au sein des services et unités de soins intensifs, hémato-oncologie, chirurgies, cardiologie, néonatalogie intensive, dialyse, métabolisme et nutrition, pneumologie, pédiatrie générale, neurologie, endocrinologie, génétique, diabétologie, etc. Elles interviennent dans des situations potentiellement traumatiques avec des atteintes corporelles variables. Il peut s’agir de maladie aiguë ou chronique imposant des traitements et des soins importants, longs et prolongés avec parfois un risque de mort ou de séquelles nécessitant une prise en charge intensive.
*Par psy de liaison, nous entendons les psychologues mais aussi les pédopsychiatres qui travaillent en contexte hospitalier afin de favoriser la liaison enfant-parent-soignant, liaison transversale interservice, interdisciplinaire et intrapsychique.
L’enfant malade et sa participation aux soins
Nous savons depuis de longues années que l’impact psychique de la maladie ou de la malformation sera variable selon l’incidence en termes de qualité de vie, de traitement, de pronostic mais aussi selon la personnalité de l’enfant et le fonctionnement de sa famille. Toute maladie grave entraine un déséquilibre chez l’enfant et donc des mouvements de lutte et d’adaptation, d’ajustement psychologique.
L’arrivée de la maladie chez l’enfant est souvent vécue comme une blessure narcissique en lien avec l’estime de soi, la confiance en soi et l’amour de soi. Le corps, encore en construction, peut être vécu comme endommagé, morcelé, mauvais. La maladie entraîne aussi souvent une privation de liberté en lien avec un sentiment de passivité, de dépendance, de perte de contrôle. Elle entraîne des angoisses et des peurs importantes : peur des piqures, de la douleur, des complications, parfois même de la mort, etc. L’anxiété de l’enfant, ses peurs et angoisses sont à mettre en lien avec sa personnalité, ses ressources, sa compréhension mais aussi la façon dont la famille va vivre la maladie.
Pour faire face à toutes ces difficultés, l’enfant, quel que soit son âge, va réagir psychiquement à la maladie par le biais de mécanismes d’adaptation plus ou moins efficaces (opposition, soumission, collaboration, contrôle, déni, intellectualisation, etc.). Ces mécanismes sont eux-mêmes influencés par la façon dont l’enfant est informé, entouré par ses proches et les soignants et impliqué dans ses soins.
L’information – le désir de savoir ou pas… L’écoute
Si le but de l’information médicale est de permettre à l’enfant de garder une place de sujet de soin et de créer une confiance entre l’enfant, les parents et les soignants ; le respect de l’autonomie et de la liberté pose parfois des problèmes particuliers en pédiatrie en raison de l’âge de l’enfant, de ses capacités de compréhension, de l’équilibre familial, de l’urgence de la situation, de sa gravité, du contexte psychologique, etc.
Et pourtant informer l’enfant est un devoir éthique qui repose sur des bases juridiques ET un besoin psychique pour l’enfant en développement. L’information médicale répond aux besoins spécifiques de tout enfant: besoin de comprendre ce qui lui arrive, besoin qu’on le respecte en tant qu’être humain, comme un sujet et non pas comme un objet de mesures et de soins, besoin d’élaborer, d’imaginer et d’anticiper face à une réalité à laquelle il est confronté. En informant, les événements deviennent plus prévisibles et donc moins anxiogènes. En général, le travail des soignants est plus aisé avec des enfants moins anxieux et donc plus collaborant (H. Dussart, I. Lambotte, 2010).
Cependant, il ne s’agit pas d’informer l’enfant n’importe comment. Si l’enfant a besoin d’informations il a aussi besoin d’être protégé de paroles destructrices qui n’auraient aucun sens pour lui. C’est pour cette raison qu’avant d’informer il est fondamental d’écouter l’enfant, ses questions, son besoin de savoir ou pas.
Les proches
Parmi les ressources de l’enfant, il y a sa famille qui, le plus souvent, est le lieu d’un lien d’attachement sécurisant. Ce lien est fondamental dans la construction de la capacité de résilience qui permet à l’enfant de se construire et de vivre de manière satisfaisante malgré les difficultés et les situations traumatiques auxquelles il est confronté. La résilience chez l’enfant se manifeste quand il subsiste, malgré une situation « traumatique », une capacité à faire les apprentissages de base et à se socialiser sans manifester trop d’inhibition et/ou d’instabilité. La résilience n’est jamais absolue mais fluctue au cours du temps. Parmi les facteurs qui expliquent la résilience, il y a probablement la relation très précoce entre la mère, le père ou d’autres personnes significatives et l’enfant, en particulier à travers l’étayage apporté par une relation riche, sécurisante et protectrice. C’est pour cette raison que prendre soin de l’enfant c’est aussi prendre soin de sa famille et lui permettre de garder, s’il le souhaite, ses proches au plus près de lui.
Les soignants et la prise en compte de l’enfant comme partenaire
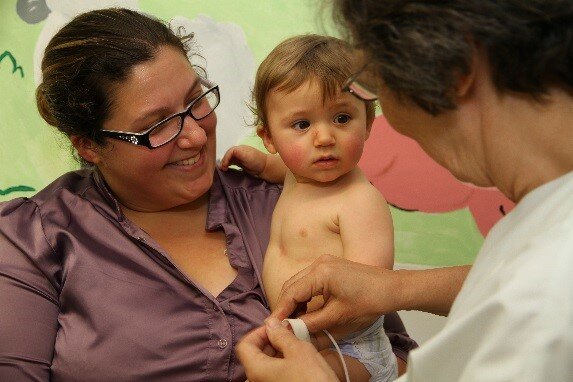
Parmi les ressources de l’enfant, il y a les soignants et la relation qui pourra s’établir entre l’enfant et les infirmières, médecins, kiné, psy. Pour que cette relation soit de qualité, il est fondamental que le soignant soit à l’écoute de l’enfant, de ses émotions, de son vécu, de ses besoins et qu’il accepte de considérer l’enfant comme un partenaire. C’est dans ce cadre que le travail des psy de liaison prend toute sa place. La prise en compte de l’enfant et son accompagnement psychologique (émotionnel, relationnel) part de l’enfant lui-même et s’adapteà son âge, à la nature et de l’intensité de son vécu, de ses émotions et besoins mais également à la qualité de son soutien familial, en collaboration avec l’ensemble des soignants.
ACTIONS ACCOMPLIES

Nos actions ont pour objectif de favoriser l’expression, l’information et la participation des enfants gravement malades au sein des unités pédiatriques de l’HUDERF. Elles s’inscrivent dans le contexte de la prévention des difficultés psycho-affectives de l’enfant et des interactions parents enfants lorsqu’une prise en charge médicale et/ou chirurgicale de l’enfant est nécessaire.
Il s’agit de valoriser les ressources et les forces des enfants et de favoriser leur participation dans le domaine de leur santé par une adaptation fine et subtile à chaque situation et un accompagnement créatif, ajusté au plus près des besoins de chacun.
Globalement, les psy de liaison favorisent tout ce qui pourra donner à l’enfant une place d’acteur tout au long de son parcours de soin. En laissant l’enfant, et sa famille, nous guider, nous serons évidemment attentifs à l’écoute, la communication, les angoisses, le contrôle, la présence des proches, etc.

Il s’agit d’accueillir et d’écouter l’enfant (s’assoir avec lui, être simplement là, disponible, etc.) sans le brusquer ou le forcer à aborder certaines questions que nous pensons essentielles pour lui. Tous les enfants n’ont pas besoin de dire quelque chose au sujet de leur maladie sur le plan verbal. L’expression est favorisée par divers médias : les jeux (la roue des émotions, l’hôpital en légo, la malette du docteur avec Hypo le nounours diabétique, etc.), les livres (parfois très spécifiques comme par ex « Dans les bras d’Hugo » d’Anne-Sophie Raulin qui explique le vécu d’Hugo avec son doudou Bidule hospitalisé car il est diabétique), le dessin, la peinture, la plasticine, les cartes représentant les émotions, sensations et besoins tels que le langage des émotions, l’expression des besoins et l’univers des sensations, le jeu Dixit, etc.
Favoriser, sans brusquer, la communication de l’enfant avec ses proches peut les encourager à s’ouvrir les uns aux autres : être ensemble réconforte. Ce n’est pas toujours le cas et dans certaines situations, il s’agira d’aider chacun à supporter que parfois on n’a pas de motsà prononcer.

L’enfant a le droit d’être informé de sa maladie et de son état de façon honnête, claire et actuelle. Il doit aussi être informé de ce qui se passe, de ce que l’on fait, pourquoi, comment. La communication ouverte sur sa compréhension de la maladie, avec sa famille peut augmenter sa qualité de vie. Idéalement, la communication avec l’enfant débute dès l’annonce de la maladie grave même si c’est un tout petit parce que les non-dits autour de la maladie grave peuvent entrainer des attitudes de repli et empêcher l’enfant de s’exprimer et de demander ce dont il a besoin. La peur de l’inconnu est souvent pire que la peur de ce que l’on connait. L’information de l’enfant se fait en repérant ce qu’il comprend et connait de sa maladie. Il est fondamental d’avoir un retour de l’enfant sur ce qui lui a été dit. Mais si l’enfant a le droit d’être informé, il a aussi le droit d’être protégé de paroles qui pourraient être destructrices : l’enfant est notre guide. L’information se fait dans le respect de la demande de l’enfant et de sa famille.
Si l’enfant le souhaite nous pouvons favoriser son sentiment de contrôle de différentes façons :
- Permettre d’avoir une place active dans ses traitements ;
- Proposer des techniques d’autocontrôle (relaxation, hypnose, etc.) ;
- Réfléchir avec lui à la planification préalable des soins ;
- Etre attentif, tout en travaillant cette question avec sa famille, à son droit au consentement aux traitements etc.
Moments clés
L’ensemble de notre travail s’articule auprès des enfants, des parents et des intervenants durant les hospitalisations mais aussi en ambulatoire. Nous reprenons ici l’ensemble des actions réalisées par l’ensemble de l’équipe des psy de liaison, celles-ci n’ont pas lieu dans tous les services ni dans toutes les unités car elles sont adaptées aux enfants et à leurs proches.
En ambulatoire
Bien souvent, dès l’annonce de la maladie, une rencontre entre l’enfant, sa famille et la psychologue est proposée. L’intérêt de cette façon de fonctionner consiste à prendre en compte d’emblée les enjeux psychologiques et relationnels mobilisés par la découverte d’une maladie sévère.
Si une hospitalisation est programmée (chirurgie cardiaque, amputation, chirurgie digestive, chimiothérapie, etc.), une préparation de l’enfant (et de sa famille) peut être réalisée. Elle est importante car le risque de stress post traumatique diminue lorsque la personne se prépare à ce qui va arriver. La préparation est adaptée à l’enfant, son âge, sa personnalité, ses demandes et sa famille. Elle s’articule par exemple autour de la visite des lieux, de l’information, des dessins, des jeux de poupées, des rencontres avec d’autres enfants, d’autres parents, etc.
Si des traitements, des régimes, des interdits sont mis en place au quotidien, plusieurs services organisent des ateliers d’expression créatives autour des émotions et des besoins (par ex. le groupe de parole pour adolescents drépanocytaires ou pour enfants porteurs de maladies métaboliques). Certains d’entre eux sont formés à l’éducation thérapeutique qui favorise la collaboration patient-parents-soignants. Des dispositifs collectifs pour les frères et sœurs (groupe fratrie) sont proposés tout au long de l’année. Un accompagnement hors de l’hôpital est parfois demandé par l’enfant ou les parents. Le plus souvent il s’agit d’aller proposer des espaces de parole dans les écoles, les clubs de loisirs (sport, art, etc.).
Des camps d’été ou des activités pour enfants, adolescents, familles permettent aux enfants de s’exprimer, de s’entraider, de sortir de la solitude dans laquelle la maladie grave peut les plonger. L’enfant, avec son vécu, ses expériences peut devenir expert auprès des autres. Il peut transmettre, participer au changement et se sentir reconnu grâce à sa participation active.
Pendant l’hospitalisation
De très nombreuses actions existent afin de favoriser l’écoute et la prise en compte de l’enfant lors de son hospitalisation.

L’enfant admis à l’hôpital est avant tout l’enfant d’une famille, il a besoin de la présence de ses parents. Ceux-ci vont l’aider à transformer cette expérience brute en une expérience assimilable en étant à ses côtés, en l’écoutant, en lui expliquant/traduisant ce qui se passe, en restant, malgré les soins, douloureux ou non, en étant les personnes de référence dans une continuité. Ils peuvent être encouragés à être présents tout en se préservant des moments de répit et à garder en mémoire les évènements quotidiens (photos, journal, etc.). Il peut être pertinent, à certains moments, d’autoriser la visite, programmée et accompagnée, des frères et sœurs de l’enfant hospitalisé. Indépendamment de l’impact positif que cette visite peut avoir sur la fratrie, l’enfant hospitalisé depuis un certain temps, se sentira reconnu, non exclu de sa fratrie et pourra en reparler par la suite.

L’accompagnement des enfants par les « psys » se fait «dans l’ici et maintenant ». Des rencontres sont proposées régulièrement. Notre écoute autour de la maladie, de la malformation, de l’opération tente de permettre à l’enfant de mettre du sens sur ce qui lui arrive. Elle permet aussi l’accueil des émotions, la mise en mot de ces émotions et le repérage des besoins en lien.
Les psy de liaison sont au chevet de l’enfant, ils peuvent porter/représenter la parole de l’enfant auprès des soignants voire des parents : en soutenant l’enfant, en étant présent à ses côtés, en l’aidant à s’exprimer voire même en étant le porte-parole.
L’enfant hospitalisé reste avant tout un être en développement, un enfant qui a besoin d’apprendre, de jouer. Les unités pédiatriques sont encouragées à s’ouvrir vers l’extérieur afin d’offrir à l’enfant un environnement qui l’aide à rester lui-même : scolarité en chambre (Take Off, Bed Net), activités ludiques, créatrices et physiques via des chanteur(euse)s, conteur(euse)s, ergothérapeutes. Des liens avec les associations qui réalisent les vœux des enfants comme Mistral Gagnant ou Make a wish peuvent se mettre en place dans certaines situations.
Après l’hospitalisation
Si cela peut paraitre étonnant, la sortie de l’hôpital et/ou la guérison, quand la maladie est curative, ne vont pas toujours de soi. Ainsi, quand les circonstances deviennent plus favorables et que les enfants acceptent de partager leur vécu pour en être soulagés, ils peuvent être invités à utiliser différents média afin de communiquer leurs éprouvés corporels, émotionnels, relationnels. Certains enfants évoquent des sentiments de culpabilité et la honte de ne pas avoir été à la hauteur, d’avoir montré leur faiblesse, d’en garder des séquelles, d’avoir été déçu par leurs parents, leur famille, leurs amis, d’avoir été passif, abimé. La honte peut être présente même quand les séquelles sont discrètes voire absentes.
L’accident, l’opération, la maladie sont des événements qui ont fait irruption dans la vie de l’enfant et le forcent, au moment même ou plus tard, à se poser la question de son sens : pourquoi moi, pourquoi à ce moment-là, quelle en est la signification, etc. Dans de nombreux cas l’enfant, sorti de l’hôpital va rechercher à comprendre, à créer une théorie explicative, à mettre une logique en place, à expliquer l’épreuve, à donner du sens au non-sens de ce qui lui est arrivé.
Quelques situations particulières
L’enfant greffé
A l’Huderf, chaque année, plusieurs enfants sont greffés (greffe cardiaque, rénale, moelle par ex.). La greffe est un évènement bouleversant, venant modifier le rapport au monde de l’enfant. C’est avant tout le rapport à son propre corps qui est perturbé par l’incorporation psychique de ce « corps étranger » à l’intérieur de lui. Nous proposons des entretiens avant/pendant et après la greffe, en avec l’enfant malade et/ou sa famille afin que chacun puisse verbaliser ses émotions et ses inquiétudes.
Lors d’un don par donneur apparenté, par exemple lorsqu’un enfant donne sa moelle osseuse à son frère ou sa sœur malade, nous accordons une place spécifique au donneur également. Donneur et receveur sont pris dans des enjeux de dons et de dettes symboliques, de changement de place et de fonction au sein de la famille, leur identité peut se trouver ébranlée par la greffe.
Les enfants qui ne parlent pas

L’action du psychologue auprès de l’enfant qui ne parle pas (enfant présentant un handicap sévère, très jeune enfant, etc.) consiste encore plus à porter sa « parole » non verbale. Par ailleurs, des médias comme le dessin, le modelage permettent une expression riche en créativité. Leurs réalisations montrent leurs capacités de résilience face à des contextes traumatiques. Par la suite il s’agit d’aider tous les intervenants à comprendre et prendre en considération ce que l’enfant transmet.
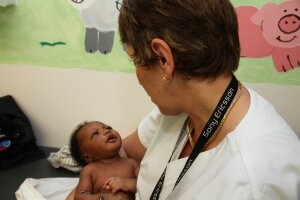
Porter la voix de l’enfant est particulièrement important lorsque celui-ci se retrouve seul à l’hôpital. Dans ces situations plus encore que dans d’autres, c’est l’investissement de toute une équipe qui permet d’offrir les expériences nécessaires à la poursuite du développement de l’enfant. Afin que subsiste une trame de ces épisodes de vie de l’enfant et qu’il puisse être intégrés à son identité, un Cahier de Vie est parfois réalisé sous forme de journal (habitudes, rythmes des journées, soignant intervenu etc.). Ces actions demandent une attention et un investissement chaque fois renouvelé de la part de l’équipe. Face à des situations très « touchantes » sur le plan émotionnel, il est important pour nous de soutenir les soignants par des moments d’écoute ou de formation.
La situation particulière des soins palliatifs
Depuis 2013, une équipe mobile de soins palliatifs pédiatriques (une médecin, une psychologue et une infirmière) se déplace au sein de l’hôpital afin de favoriser le meilleur accompagnement des enfants atteints de maladie incurables.
Lorsque la fin de vie approche, l’enfant, quel que soit son âge, a besoin d’une présence humaine quantitativement importante à ses côtés et qualitativement calme et forte (Hayez et al, 1995). Dans la plupart des situations, l’équipe soignante tente de soutenir au mieux la famille car l’enfant a d’abord besoin d’une présence familiale, aimante et rassurante pour lui permettre soit de lutter soit de passer le cap sans se sentir abandonné. S’il est seul, négligé, abandonné ou si sa famille ne parvient pas à l’accompagner, c’est aux professionnels d’être les garants d’une présence de qualité. La psy de liaison est présente afin de soutenir les équipes dans ces situations.
Après le décès de l’enfant, un « suivi de deuil » est proposé aux familles (parents et fratries) qui le souhaitent. Une cérémonie de commémoration est organisée une fois par an pour les proches et les soignants. Cette cérémonie est un moment de partage, rythmé par une alternance de témoignages, de poèmes, de musiques et de chant en commun. Les familles et les soignants sont invités à écrire ou dessiner leurs vœux, souhaits, émotions sur des petits papiers, qu’ils ont ensuite suspendus à l’Arbre à Souhaits dans le jardin des urgences.



Conclusions
Dans le sillage de la maladie grave, des ressources et des fragilités surgissent ou peuvent être amplifiées. Autant d’enfants et d’adolescent(e)s, de parents, de familles, autant de trajectoires. La diversité́ des réactions et des stratégies adaptatives de chacun est observable tout au long de la trajectoire allant de la confrontation à la maladie grave jusqu’à la traversée du deuil. Notre travail de psy de liaison consiste à faciliter l’émergence et le maintien de conditions favorables au vivre ensemble. Evaluer les ressources et les besoins, tendre la main et se proposer comme base de sécurité capable de pallier aux insécurités suscitées par la maladie (Delage et al., 2017)
——————————————————
Bibliographie
- Delage M., Lejeune A., Delahaye A. Pratiques du soin et maladies chroniques graves, Louvain-La-Neuve : De Boeck, 2017.
- Dussart, H., Lambotte, I. (décembre 2010). Informer pour humaniser « Raconte-moi l’hôpital: les mots pour le dire ». Education du patient – Enjeux de Santé, 28, 1, 22-25.
- De Gheest, F., Lambotte, I., Detemmerman, D., Lingier, P., De Coster, L. (mars 2006). Le vécu psychologique d’enfants confrontés à une intervention chirurgicale digestive lourde : mise en évidence de leurs ressources internes et relationnelles. Le Carnet Psy, 106, 31-37.
- Friedel M, et al. BMJ Paediatrics Open 2019;3:e000547. doi:10.1136/bmjpo-2019-000547
- Lambotte, (2019). Thèse de doctorat : « Développement psychologique de l’enfant malade chronique. Mucoviscidose et drépanocytose ». Promotrices : Pr V. Delvenne & Pr L. De Coster
- Lambotte, I., Delvenne, V., De Coster, L., Grandière, M., Verheyden, A. (2016/2). L’appropriation subjective de la maladie en pédiatrie : la fonction transitionnelle du psychologue de liaison. La Psychiatrie de l’enfant, 59, 617-628.
——————————————————-
Résumé – Récapitulatif des actions actuellement entreprises
A l’Hôpital Universitaire Des Enfants Reine Fabiola, l’équipe de psy de liaison[1] tente de favoriser l’expression et la participation de tous les enfants gravement malades, du bébé à l’adolescent, aux soins de santé qui les concernent. Une série d’actions, toujours réalisées en lien avec les familles et les équipes sont proposées.
En ambulatoire
- Des rencontres entre l’enfant, sa famille et la psychologue afin de prendre en compte d’emblée les enjeux psychologiques et relationnels mobilisés par l’annonce d’une maladie grave et/ou chronique. Un travail autour de la compréhension et de l’expression de l’enfant.
- Des ateliers d’expression créatives, des espaces de parole afin d’aborder les questions autour des traitements, des régimes, des interdits. De « l’éducation thérapeutique » visant la collaboration dans un véritable partenariat enfant – parents – soignants.
- Un accompagnement dans des lieux extra hospitaliers afin d’aider l’enfant à faire entendre sa voix (école, activités extra-scolaires, centre d’accueil, etc.).
- Des camps d’été ou des activités pour enfants, adolescents, familles permettent aux enfants de s’exprimer, de s’entraider, de sortir de la solitude.
- Une ouverture à l’écoute de l’enfant qui ne parle pas, par l’observation et le décodage de ses émotions et besoins.
- Si une hospitalisation est programmée, une préparation de l’enfant et de sa famille au séjour hospitalier par diverses activités (jeux, livres, visites, entretiens, etc.).
Pendant l’hospitalisation
- Un soutien, une écoute et un accompagnement de l’enfant et des parents durant l’hospitalisation. Une représentation de la parole de l’enfant lorsque c’est nécessaire (enfant trop stressé, incapable de parler, etc.)
- Des visites, programmées et accompagnées, des frères et sœurs de l’enfant hospitalisé.
- Une ouverture vers l’extérieur (Take off, Bed Net, activités ludiques, etc.)
- Si nécessaire, un soutien, une écoute et un accompagnement de l’enfant et des parents après l’hospitalisation afin de reprendre ce qui s’est passé, de mettre des mots sur les évènements, de leur donner un sens et d’accueillir les émotions.
LES PARTENAIRES
Nous travaillons en étroite collaboration avec les différents intervenants qui s’occupent de l’enfant: les médecins spécialistes, les médecins en formation, le personnel paramédical et psycho-social, les éducateurs, les animateurs et les bénévoles mais aussi avec les écoles, les bénévoles, les associations de parents et « Parents en deuil ».